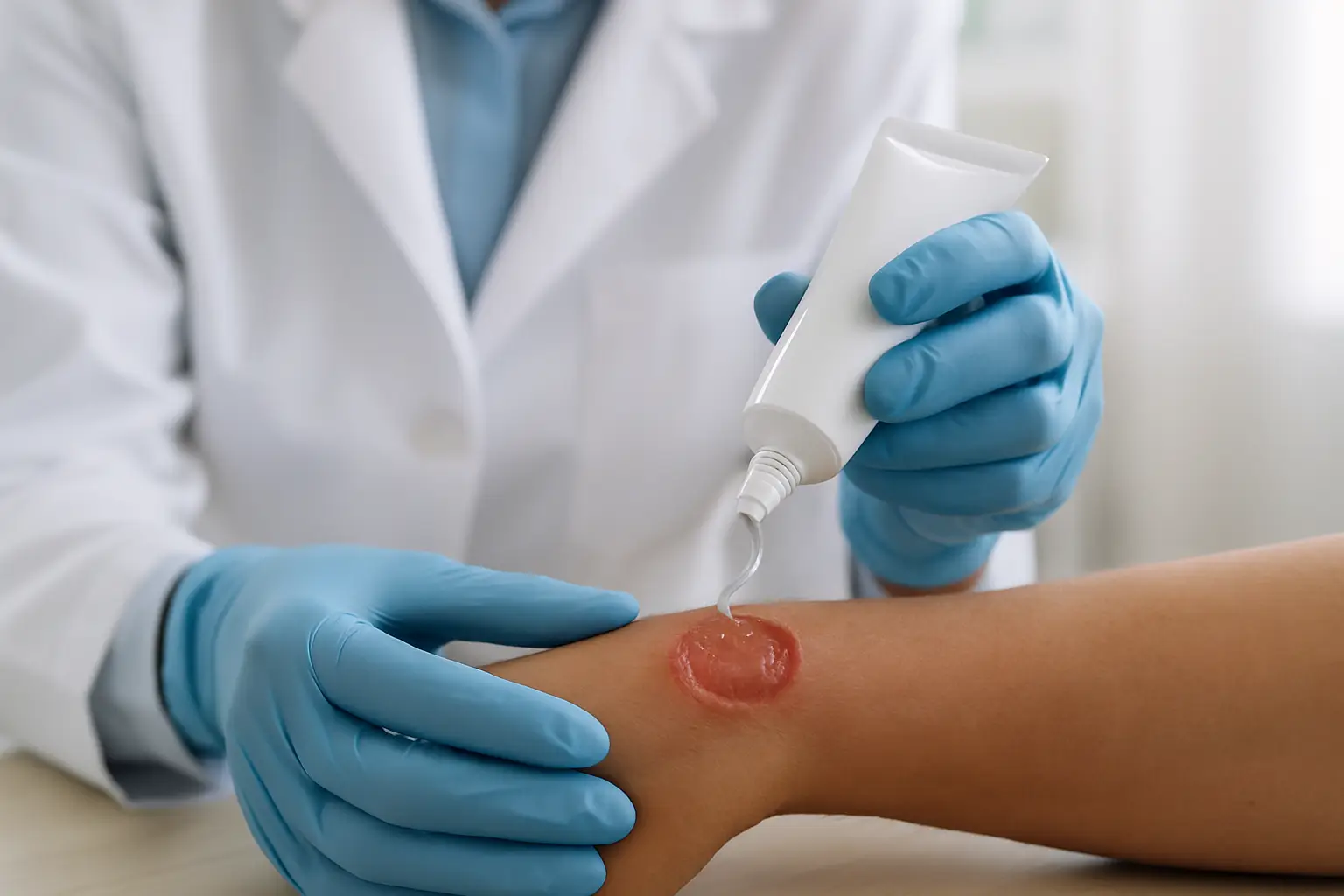
Uma ferida com esfacelo aderido, leito ressecado e dor à manipulação costuma travar a evolução do cuidado. Nesses cenários, a equipe busca uma cobertura que reidrate o tecido desvitalizado, facilite a remoção com menor trauma e mantenha o leito em condição fisiológica. É exatamente aqui que o hidrogel para desbridamento autolítico costuma fazer sentido – desde que a indicação e o manejo estejam bem alinhados com o nível de exsudato, sinais clínicos e objetivo terapêutico.
O que é desbridamento autolítico e por que ele depende do meio úmido
Desbridamento autolítico é a remoção de tecido desvitalizado pela própria ação do organismo, principalmente por enzimas endógenas e células envolvidas no processo inflamatório e de reparo. Para acontecer com previsibilidade, ele exige um ambiente úmido controlado. Se o leito estiver seco, a necrose se desidrata, endurece e tende a aderir mais; se estiver úmido em excesso e sem controle, aumenta o risco de maceração de bordas e pele perilesional.
O ponto operacional importante é que o autolítico costuma ser mais seletivo e menos traumático do que métodos mecânicos. Em contrapartida, é mais lento e precisa de monitoramento. O ganho clínico é um leito que progride com menos sangramento e menor dor em comparação a abordagens mais agressivas, especialmente em usuários frágeis, com comorbidades ou risco de sangramento.
Como o hidrogel para desbridamento autolítico atua na prática
O hidrogel é uma cobertura com alta capacidade de doação de umidade. Ao ser aplicado no leito, ele reidrata esfacelos e necroses mais secas, favorece a autólise e ajuda a soltar o tecido desvitalizado ao longo das trocas. Em feridas cavitárias ou com irregularidades, o gel também tem vantagem de adaptação ao formato, reduzindo áreas de ressecamento pontual.
Na rotina clínica, o hidrogel se encaixa bem quando o objetivo imediato é “preparar o leito” – amolecer tecido desvitalizado, facilitar limpeza nas trocas subsequentes e criar condições para a granulação avançar. Vale lembrar que o hidrogel, por si só, não é uma cobertura de alta absorção. Em feridas com exsudato moderado a alto, ele precisa ser combinado com um curativo secundário apropriado para manejar o excesso de fluido.
Quando indicar hidrogel para desbridamento autolítico
A indicação mais clássica envolve feridas com tecido desvitalizado e componente de ressecamento. Úlceras por pressão com esfacelo, lesões traumáticas com crosta seca e feridas crônicas com áreas de necrose desidratada são exemplos frequentes. Em queimaduras superficiais ou áreas com fibrina aderida e leito pouco exsudativo, o hidrogel pode contribuir para conforto e manutenção do meio úmido.
O raciocínio de escolha costuma partir de três perguntas simples: o leito está seco ou com tecido desvitalizado ressecado? Existe necessidade de desbridamento seletivo e menos doloroso? O exsudato está baixo a moderado e controlável com uma cobertura secundária? Quando as respostas caminham para “sim”, o hidrogel tende a ser uma opção adequada.
Perfis de ferida que costumam responder bem
Feridas com necrose seca em placa e bordas com sinais de desidratação se beneficiam da reidratação progressiva. Da mesma forma, esfacelos aderidos em feridas crônicas podem amolecer com o uso contínuo, tornando a limpeza mais eficiente sem exigir fricção intensa.
Em ambientes de home care, o hidrogel também pode ser útil quando a prioridade é reduzir trauma e dor nas trocas, desde que exista protocolo claro de acompanhamento e sinais de alerta bem definidos.
Quando evitar ou reavaliar o uso do hidrogel
Nem toda ferida é candidata a autólise com hidrogel. O ponto mais sensível é a presença de infecção não controlada ou suspeita clínica relevante. Em feridas infectadas, a prioridade costuma ser controle de carga microbiana, drenagem quando necessária e escolha de coberturas e condutas compatíveis com o quadro. O ambiente muito oclusivo e úmido, se mal indicado, pode piorar odor, aumento de exsudato e maceração.
Também é preciso cautela em feridas com exsudato alto. O hidrogel pode aumentar ainda mais a umidade local se a cobertura secundária não absorver adequadamente, elevando o risco de maceração e alargamento de bordas. Em necrose seca estável em membro isquêmico, o desbridamento pode não ser indicado até avaliação vascular – aqui, “hidratar para soltar” pode ser a decisão errada.
Além disso, se a ferida tem necessidade de desbridamento rápido por grande carga de tecido desvitalizado ou por impacto sistêmico, o autolítico pode ser lento demais. Nesses casos, a equipe pode optar por métodos cirúrgicos, instrumentais ou enzimáticos, conforme protocolo, competência e condições do usuário.
Como aplicar e combinar coberturas sem perder controle de exsudato
A aplicação do hidrogel começa por limpeza e avaliação do leito, com registro de tipo de tecido, quantidade de exsudato, odor, dor e condição da pele perilesional. O gel deve ser aplicado em camada suficiente para manter umidade, sem “excesso livre” que migre para a pele ao redor. Em cavidades, o preenchimento deve respeitar o espaço, evitando compactação.
Na maioria dos cenários, o hidrogel precisa de uma cobertura secundária. Se o exsudato é baixo, um filme transparente pode ajudar a manter o meio úmido e permitir inspeção visual, desde que a pele perilesional esteja protegida. Se o exsudato é baixo a moderado, espumas e hidrofibras podem funcionar como secundário para equilibrar umidade e absorção. Se há risco de maceração, a proteção cutânea perilesional e a escolha de um secundário com melhor manejo de fluido são determinantes.
Em compras hospitalares e padronização, é útil pensar em “combinações padrão” por nível de exsudato, porque isso reduz improviso e melhora a previsibilidade do consumo. O hidrogel entra como componente de doação de umidade; a espuma, hidrofibra ou alginato entra como componente de absorção, quando indicado.
Frequência de troca: entre controle clínico e eficiência operacional
A frequência de troca do hidrogel não deve ser definida apenas por calendário. Ela depende de saturação do curativo secundário, integridade da pele perilesional, evolução do tecido desvitalizado e sinais de complicação. Em geral, a troca pode variar de diária a a cada 48-72 horas, mas a decisão precisa ser guiada por avaliação.
Trocar cedo demais pode interromper o processo autolítico e aumentar custo e manipulação. Trocar tarde demais, quando há extravasamento e maceração, cria retrocesso clínico e aumenta tempo de cicatrização. Para serviços de home care e hospitais com alta rotatividade, o equilíbrio entre segurança e logística costuma ser obtido com protocolos de reavaliação e gatilhos claros: aumento de dor, odor novo, exsudato em ascensão, bordas esbranquiçadas ou perilesão fragilizada.
Sinais de que o desbridamento autolítico está evoluindo – e de que algo saiu do controle
Uma evolução esperada inclui amolecimento gradual do esfacelo, redução de tecido desvitalizado ao longo das trocas e aparecimento de granulação viável quando a carga de necrose diminui. É comum observar aumento transitório de exsudato e odor leve pela autólise, principalmente nas primeiras trocas. O ponto é diferenciar isso de sinais de infecção.
Se houver piora progressiva do odor, dor desproporcional, eritema em expansão, calor local, exsudato purulento ou deterioração rápida do leito, a conduta precisa ser reavaliada. O hidrogel não deve “mascarar” um quadro infeccioso. A equipe deve ajustar plano terapêutico, considerar cultura quando aplicável e escolher coberturas e intervenções coerentes com o novo objetivo clínico.
Hidrogel versus outras opções: onde ele se posiciona
Na prática, o hidrogel compete e também complementa outras categorias. Hidrocoloides mantêm meio úmido e favorecem autólise, mas tendem a ser mais oclusivos e nem sempre são a melhor escolha quando há necessidade de doação de umidade em leitos muito secos. Hidrofibras com CMC e alginatos são excelentes para absorção e gelificação em exsudato, mas não são primeira linha para necrose seca, porque dependem de fluido para funcionar plenamente.
Curativos com prata têm papel quando há necessidade de controle microbiano, especialmente em feridas com risco aumentado ou sinais locais de infecção, sempre dentro de um plano terapêutico e tempo de uso definidos. Já espumas são versáteis para manejo de exsudato e proteção mecânica, mas não reidratam tecido desvitalizado com a mesma eficiência que o hidrogel.
Esse posicionamento é útil para decisões de compra: o hidrogel tende a ser um item de “preparo de leito em feridas secas ou com esfacelo aderido”, não um curativo de rotina para qualquer ferida. Quando padronizado com indicação clara, ele reduz tentativas e erros e evita consumo desnecessário de coberturas inadequadas.
Pontos de atenção para protocolos e especificação técnica
Para especificar hidrogel com segurança, vale garantir que a equipe tenha critérios simples e treináveis: tipo de ferida e tecido-alvo (esfacelo/necrose seca), nível de exsudato aceitável e definição do curativo secundário. Também é importante prever proteção da pele perilesional, porque o ganho do autolítico se perde rapidamente quando ocorre maceração.
No contexto B2B, a análise de custo-benefício costuma ser melhor quando o indicador não é “preço por unidade”, e sim impacto em tempo de cicatrização, frequência de trocas e eventos evitáveis (sangramento por desbridamento traumático, dor, necessidade de intervenção adicional). O hidrogel pode reduzir tempo de preparo de leito e melhorar conforto, mas somente se estiver inserido em um protocolo que controle umidade e detecte precocemente sinais de complicação.
Para serviços que buscam fornecedores consistentes, a Vita Medical (https://www.vitamedical.com.br) atua com portfólio em curativos avançados que permite compor protocolos completos, combinando doação de umidade, absorção, proteção e controle microbiano conforme a necessidade clínica.
A melhor decisão com hidrogel raramente é “usar ou não usar”. Normalmente, é definir por quanto tempo, com qual secundário e com quais sinais de parada ou escalonamento. Quando essa lógica está clara para a equipe, o desbridamento autolítico deixa de ser uma tentativa e passa a ser uma etapa controlada do plano de tratamento – com mais previsibilidade clínica e menos retrabalho na rotina assistencial.