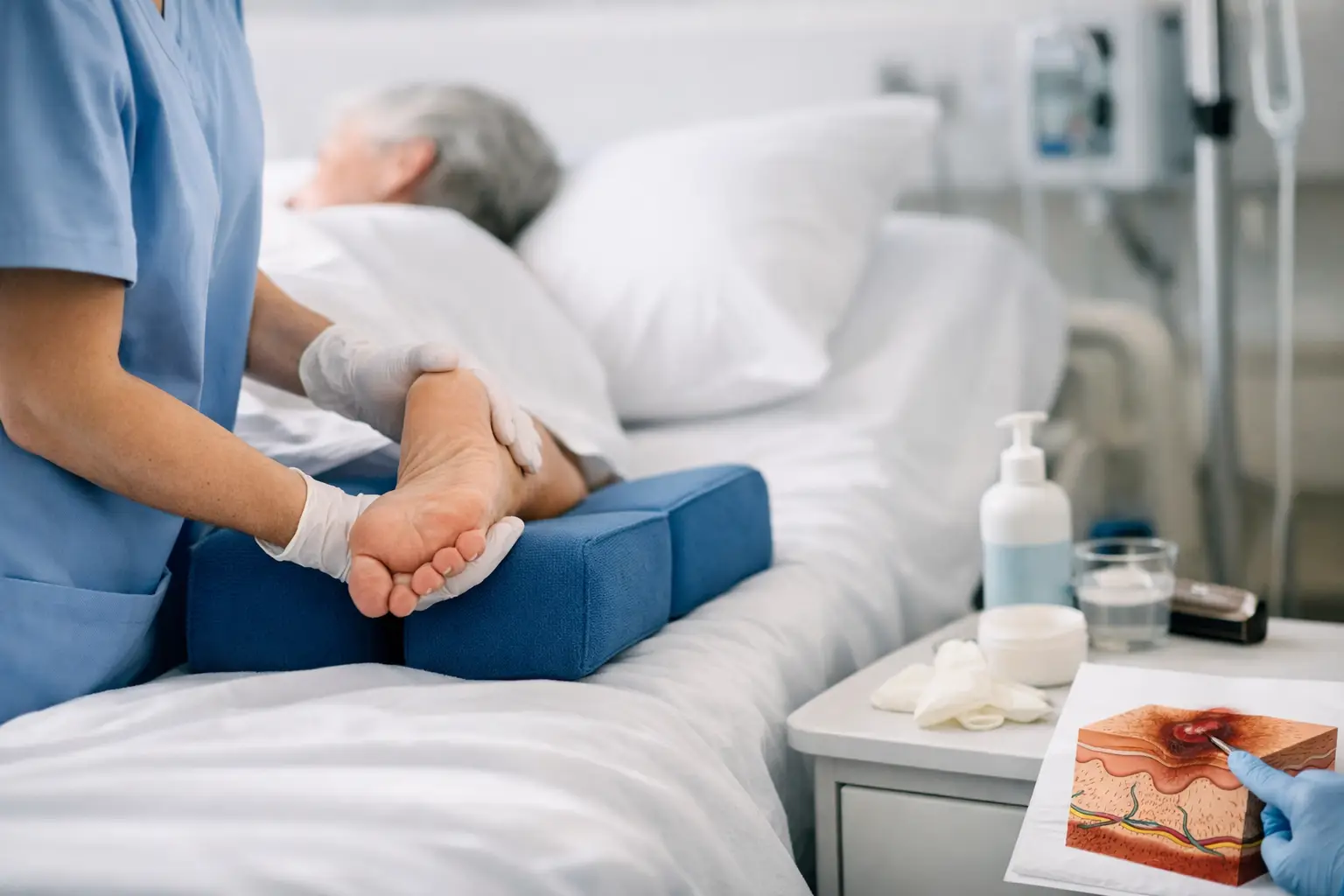
A lesão por pressão raramente resulta de um único erro. Na prática assistencial, ela costuma aparecer quando pequenos desvios se somam: avaliação de risco incompleta, reposicionamento irregular, umidade persistente, superfície de apoio inadequada e escolha pouco precisa de coberturas preventivas. Por isso, falar em prevenção de lesão por pressão protocolo não significa apenas adotar uma escala ou registrar mudanças de decúbito. Significa padronizar condutas que reduzam risco clínico e variabilidade operacional.
Para hospitais, clínicas e serviços de home care, um protocolo bem definido tem impacto direto em qualidade assistencial, segurança do paciente e custo total do cuidado. Também facilita treinamento de equipe, auditoria e especificação de materiais. Quando o processo é claro, a prevenção deixa de depender exclusivamente da experiência individual e passa a fazer parte da rotina.
Prevenção de lesão por pressão protocolo: o que precisa constar
Um protocolo eficaz começa pela identificação precoce do paciente em risco. Isso inclui avaliação sistemática de mobilidade, perfusão, estado nutricional, sensibilidade, incontinência, presença de dispositivos médicos e histórico de lesão por pressão. Escalas validadas ajudam, mas não substituem julgamento clínico. Um paciente com escore intermediário pode exigir medidas intensivas se estiver hemodinamicamente instável, sedado ou com pele muito fragilizada.
A partir dessa avaliação, o protocolo deve definir medidas proporcionais ao risco. Em vez de um modelo único para todos, o mais seguro é trabalhar com camadas de intervenção. Pacientes com risco baixo podem responder bem a inspeção frequente da pele, incentivo à mobilidade e controle de umidade. Já pacientes críticos, dependentes para mudança de posição ou com proeminências ósseas muito expostas demandam superfície de suporte adequada, reposicionamento planejado e proteção localizada da pele.
Outro ponto essencial é estabelecer responsabilidades. O protocolo precisa dizer quem avalia, quem reavalia, quem registra, em que intervalos e quais critérios indicam escalonamento de cuidado. Sem isso, a prevenção fica descrita no papel, mas pouco executável no dia a dia.
Avaliação de risco e inspeção da pele
A inspeção da pele deve ocorrer na admissão e se repetir conforme a condição clínica. Regiões sacral, calcâneos, trocânteres, cotovelos, escápulas, occipital e áreas sob dispositivos merecem atenção especial. Em muitos serviços, lesões associadas a dispositivos são subestimadas, embora possam surgir rapidamente quando há pressão contínua combinada com edema, sudorese ou fricção.
Não basta observar apenas hiperemia evidente. Mudanças sutis de temperatura, consistência, brilho, dor e endurecimento local podem sinalizar dano tecidual inicial. Em peles mais escuras, a avaliação exige ainda mais atenção, porque a alteração de cor nem sempre é clara. O protocolo deve orientar a equipe a reconhecer esses sinais precoces e agir antes que a perda de integridade se instale.
A reavaliação também precisa ser dinâmica. Transferência para UTI, cirurgia prolongada, piora nutricional, uso de vasopressores, febre, diarreia e redução de mobilidade mudam rapidamente o perfil de risco. Um bom protocolo prevê reclassificação sempre que houver alteração clínica relevante.
Reposicionamento: frequência importa, mas individualização também
Reposicionar o paciente continua sendo uma das medidas centrais. Ainda assim, transformar isso em regra rígida pode gerar falhas. O intervalo ideal depende de tolerância tecidual, superfície de apoio, perfusão, dor, nível de sedação e capacidade de mobilização. Em alguns casos, duas horas é um bom ponto de partida. Em outros, esse intervalo pode ser insuficiente ou até excessivo se provocar instabilidade clínica.
O protocolo deve orientar mudanças de posição com técnica adequada, redução de cisalhamento e uso de recursos para alívio de pressão. Cabeceira elevada por longos períodos, arraste no leito e permanência sobre áreas já hiperemiadas aumentam risco. Por isso, mais do que cumprir horários, a equipe precisa compreender o objetivo biomecânico da manobra.
No home care, esse ponto exige adaptação à realidade do cuidador. Protocolos muito complexos tendem a ter baixa adesão fora do ambiente hospitalar. Nesses casos, instruções claras, treinamentos objetivos e materiais de apoio melhoram a execução.
Superfícies de apoio e proteção localizada
Nenhum protocolo consistente ignora a escolha da superfície de suporte. Colchões e coxins não substituem reposicionamento, mas reduzem carga mecânica e podem ser decisivos em pacientes de alto risco. A seleção depende do grau de mobilidade, peso, tempo de permanência no leito e condição hemodinâmica. O erro mais comum é usar a mesma solução para perfis clínicos muito diferentes.
Além da superfície, a proteção localizada tem papel importante, sobretudo em sacro e calcâneos. Curativos profiláticos, especialmente espumas multicamadas de silicone quando bem indicadas, podem ajudar a redistribuir forças, reduzir fricção e proteger a pele contra microclima desfavorável. O benefício tende a ser maior quando o protocolo também contempla controle de umidade, inspeção frequente e troca conforme integridade do produto.
Vale a ressalva: cobertura preventiva não corrige pressão sustentada por si só. Quando usada como solução isolada, pode gerar falsa sensação de segurança. O valor real está na integração com outras medidas do protocolo.
Umidade, incontinência e microclima
A pele exposta de forma contínua à umidade perde resistência mecânica e fica mais vulnerável a fricção e maceração. Por isso, manejo de incontinência e controle do microclima devem aparecer de forma explícita no protocolo. Essa etapa costuma separar programas de prevenção maduros de rotinas apenas formais.
Barreiras cutâneas, filmes protetores e produtos para proteção perilesional ou perineal têm papel importante quando há contato frequente com urina, fezes, suor ou exsudato. A indicação correta depende da condição da pele, da frequência de higiene e da necessidade de manter aderência de coberturas. Em áreas com risco de atrito, a escolha do produto precisa equilibrar proteção, conforto e facilidade de reaplicação.
Também é recomendável que o protocolo diferencie lesão por pressão de dermatite associada à incontinência. As duas condições podem coexistir, mas exigem leitura clínica distinta. Confundir os quadros compromete tanto a prevenção quanto a escolha de materiais.
Como definir produtos dentro do protocolo
Do ponto de vista de compra e padronização, o protocolo deve associar categorias de produtos a cenários clínicos específicos. Isso evita uso excessivo de itens de maior custo sem indicação real e, ao mesmo tempo, reduz subtratamento em pacientes vulneráveis.
Filmes transparentes podem ser úteis para proteção superficial em situações selecionadas, desde que a pele esteja íntegra e a observação local seja relevante. Espumas de silicone tendem a fazer mais sentido em proeminências ósseas com maior exposição a fricção, cisalhamento e pressão. Barreiras cutâneas são particularmente importantes em pacientes com incontinência ou umidade persistente. Já hidrocoloides, hidrofibras, alginatos e coberturas com prata entram mais no contexto de tratamento de feridas estabelecidas ou situações clínicas específicas, não como escolha universal para prevenção.
Esse alinhamento entre indicação clínica e categoria de produto melhora resultado e previsibilidade de consumo. Para o comprador hospitalar, isso significa padronização mais inteligente. Para o time assistencial, significa menos dúvida na beira do leito.
Indicadores e adesão da equipe
Um protocolo só se sustenta quando pode ser medido. Taxa de incidência, prevalência por unidade, adesão à avaliação de risco, conformidade com reposicionamento, uso correto de superfícies e tempo de resposta diante de sinais iniciais são indicadores úteis. Mais do que punir desvios, esses dados ajudam a identificar gargalos práticos.
A adesão da equipe depende de treinamento recorrente e de um protocolo que faça sentido operacional. Se o documento exige materiais indisponíveis, registros excessivos ou condutas incompatíveis com a realidade assistencial, a implementação perde força. O melhor protocolo é aquele tecnicamente correto e executável.
Nessa etapa, a parceria com fornecedores tecnicamente preparados pode fazer diferença na especificação de soluções e no apoio à padronização. Empresas com portfólio voltado a prevenção, proteção da pele e coberturas avançadas, como a Vita Medical, tendem a contribuir de forma mais objetiva quando o foco está em adequação clínica e eficiência assistencial.
Quando revisar o protocolo de prevenção
Protocolos não devem ser estáticos. A revisão periódica é recomendada quando há mudança de perfil assistencial, aumento de eventos, inclusão de novos produtos ou atualização de diretrizes internas. Também vale revisar quando a equipe relata dificuldade de adesão, porque baixa conformidade muitas vezes sinaliza problema de desenho do processo e não apenas falha de treinamento.
Na prática, um bom protocolo de prevenção de lesão por pressão é aquele que transforma evidência em rotina aplicável. Ele combina avaliação clínica, proteção da pele, manejo de umidade, reposicionamento, superfícies adequadas e uso criterioso de coberturas. Quando esses elementos trabalham de forma coordenada, a prevenção deixa de ser uma intenção genérica e passa a ser um processo assistencial confiável.